北京军区总医院附属八一儿童医院 刘 敬 封志纯
临床表现
新生儿脑梗死的临床表现千差万别,从无任何临床症状到不同类型的惊厥、甚至昏迷。惊厥是新生儿脑梗死最为常见的症状,通常在出生后数小时至72小时内发生。综合文献报道的243例足月新生儿脑梗死,204例(84%)有局灶性或全身性惊厥发作,且常为首发症状,尤其对有定位体征的新生儿惊厥应想到脑梗死的可能。早产儿脑梗死则少有惊厥发作,但可有惊厥的脑电图改变。除惊厥外,还可有吸吮力减弱,间歇性肌张力减低或增强,体温不稳定、前囟饱满紧张、嗜睡、反应弱、呼吸抑制或呼吸暂停等表现。
新生儿还可发生基底节梗死,可为单侧或双侧,常见原因是大脑动脉主干闭塞和穿通支闭塞。最常见的症状是偏瘫,其次是失语、意识改变、惊厥和偏身感觉障碍等。
影像学诊断及其它辅助检查
头颅超声 在急性阶段,超声检查常表现为单侧或双侧的、非对称性的脑室周围脑实质的球形或三角扇形的强回声反射,梗死区脑回常显示不清或消失,动脉搏动减弱或消失及脑实质回声改变。如有明显脑水肿,可引起脑中结构线移位和脑室受压;梗死脑组织坏死、液化、吸收后形成脑囊肿,通常为单个、较大的囊腔,很少消失,常发展为穿通性脑囊肿。超声对诊断大脑前、中动脉供血区的梗死较为敏感,对大脑后动脉供血区梗死的诊断则敏感性较差。
超声诊断脑梗死,在新生儿早期(生后1~3天)与磁共振检查的一致性为68%,在晚期(生后4~14天)与MRI的一致性为87%,所以头颅超声未发现异常(尤其在早期)不能排除脑梗死。因此,对临床疑似病例或超声检查怀疑脑梗死者,应作头颅磁共振检查进一步确诊。多谱勒超声检查时,如果脑动脉为不完全性梗死,则表现为收缩期脑血流速度增快、舒张期血流速度减慢、阻力指数增大;如动脉梗死完全,则脑血流信号消失;在形成多囊性脑软化后,在病变侧表现为收缩期和舒张期脑血流速度均明显增快,阻力指数降低;梗死对侧的大脑半球往往呈代偿性血流过渡灌注、脑血流速度增快和阻力指数降低。
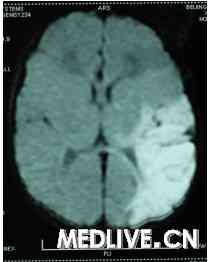
头颅CT 可见缺血区呈低密度灶,出血区呈高密度影。在早期有脑梗死和脑水肿时,可见梗死对侧大脑半球的病变部位有不均匀的低密度区,严重者可导致脑中线移位。约1周后低密度区变得均匀,边缘清楚,符合某一动脉的分布区。后期可见对侧大脑半球萎缩。
磁共振成像(MRI) MRI是诊断新生儿脑梗死最可靠的手段。常规MRI梗死区表现为T1低信号和T2高信号。弥散加权磁共振成像(DWI)表现为梗死区呈显著高信号,是目前诊断新生儿脑梗死最敏感的方法,可在发病数分钟之内显示出脑缺血改变。氢质子磁共振波谱(1HMRS )可测定特异性生化值,以评估局灶脑缺血部位的代谢异常,系列检查可测知梗死进展情况、神经元脱失和髓鞘崩解情况。此外,磁共振血管成像(MRA)能够显示脑血流,可清楚辨认大血管狭窄或闭塞,可发现直径>1 mm的血管栓塞,并可显示脑动脉瘤和血管畸形,对明确病变的具体血管、病变部位和病变性质(栓塞、狭窄、先天性畸形)等有重要价值。
单光子发射电子计算机断层显像(SPECT)和正电子发射计算机断层显像(PET) SPECT和PET有助于了解梗死后脑血流和脑代谢的状况。梗死早期局部脑血流量和葡萄糖代谢率增加,病变晚期则梗死区局部脑血流量和葡萄糖代谢率降低。
脑电图 脑电图对病变的定位和判断预后均有很大帮助,可显示局灶性或单侧脑功能异常,常见周期性单侧癫痫样放电,其中α-脑电图是目前较为精确的诊断方法。
其他实验室检查 ①血液学检查:全血细胞计数、血气分析、血沉、凝血酶原时间、纤维蛋白原测定等,必要时可作血红蛋白电泳。疑有高凝状态时,检查有无蛋白C、S、抗凝血酶Ⅲ缺乏等。②血电解质、血或尿氨基酸、乳酸、有机酸、尿糖、血脂、尿素、肝动能测定等以除外代谢性疾病,必要时进行遗传代谢性疾病的筛查。③心脏检查:疑有心原性栓子或血栓可能时,应做心电图和超声心动图检查。④疑有病毒或细菌性感染时,作血培养、特异性病毒抗体检测等,必要时作脑脊液检查。
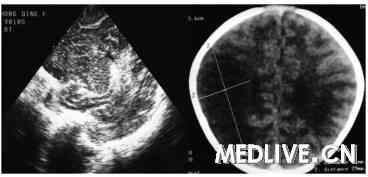
病例一 患儿38+周,剖宫产,3010g,无窒息,存在宫内窘迫,羊水减少,胎心率慢,最低70次/分。生后46小时左上肢、左面部抽动,口角歪斜。头颅B超失状切面显示侧脑室体外侧右大脑动脉分布区局限性大片状强回声区,头颅CT证实为脑梗死。
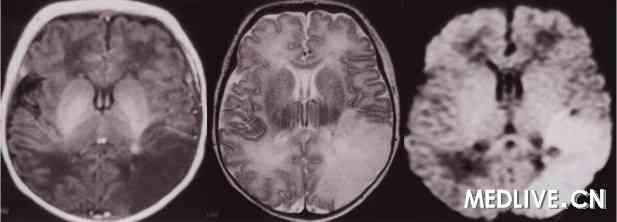
病例二 男,6h,G1P1,39+6W,剖宫产,无窒息。因反复呼吸暂停、右侧肢体抽搐2h于生后6h 入院。T1WI呈左侧顶枕叶大面积脑梗死呈楔形低信号,T2WI呈高信号,DWI病变信号极高。
病例三 患儿男,39+W,因反复抽搐14h于25h入院。持续性枕横位,试产失败剖宫产分娩,宫内窘迫,羊水Ⅲ度污染,Apgar评分正常。生后11h开始抽搐,全身性,以右侧肢体为主。DWI显示左枕顶颞页大面积高信号。